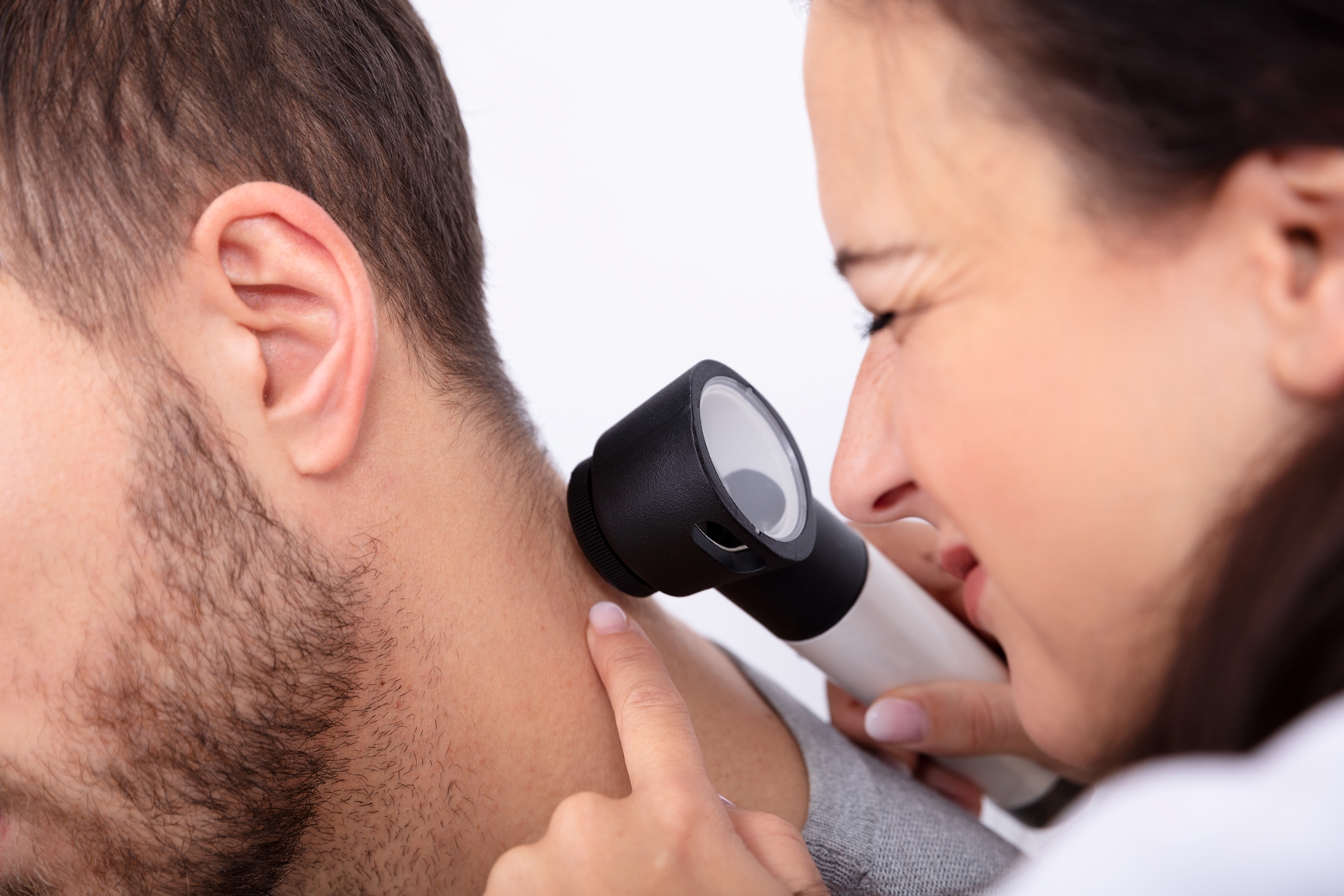
Кто входит в группу риска немеланомного рака кожи
Год назад, 13 июня 2019 г., Европейская коалиция больных раком и Европейская академия дерматологии и венерологии провели первый Всемирный день осведомленности о немеланомном раке кожи (NMSC). Эта дата была установлена, чтобы повысить осведомленность о NMSC и подчеркнуть его опасность для всех, кто работает на открытом воздухе. Согласно исследованиям, риск развития немеланомного рака кожи может возрасти в три раза после всего лишь пяти лет работы в месте, не защищенном крышей. Только в Европе 15 млн человек проводят большую часть своей трудовой жизни на солнце, не зная о риске.
 А что же в нашей, почти круглый год залитой солнцем стране? Мы поговорили о немеланомном раке кожи с онкологом Ольгой Ворниковой, руководителем подразделения опухолей кожи в онкологическом отделении больницы «а-Эмек».
А что же в нашей, почти круглый год залитой солнцем стране? Мы поговорили о немеланомном раке кожи с онкологом Ольгой Ворниковой, руководителем подразделения опухолей кожи в онкологическом отделении больницы «а-Эмек».
– Доктор, сначала расскажите, пожалуйста, что такое немеланомный рак кожи?
– К немеланомному раку относятся два наиболее часто встречающихся типа опухолей кожи. Первый – это базальноклеточный рак или базалиома, самое распространенное и наиболее благоприятное в плане течения и прогноза онкологическое заболевание кожи. Второй тип – это плоскоклеточный рак. Порядка 70% всех случаев рака кожи – это базалиома и около 20% случаев – плоскоклеточный рак. Оставшиеся проценты делятся между меланомой и другими, более редкими видами.
– По сравнению с меланомой, эти виды рака более агрессивны или менее?
– Они менее агрессивны и опасны, значительно реже прогрессируют и метастазируют, но если их во время не лечить, тоже могут доставить много неприятностей и проблем.
– Насколько распространен немеланомный рак кожи вообще в мире и в нашей стране, в частности?
– Статистика в целом по миру говорит о 40-150 случаях на каждые 100 тысяч человек. В нашей стране эти заболевания встречаются чаще в связи с тем, что основным негенетическим фактором риска является солнечное излучение.
– Какие еще факторы способствуют развитию немеланомного рака кожи?
– Цвет кожи – чем она светлее, тем выше риск заболевания раком – меланомой или немеланомным, максимальный риск у альбиносов и рыжих. Семейная история – если кто-то в семье раньше болел меланомой или другими видами рака. Наличие хронических заболеваний, сниженный иммунитет. В группе риска также принимающие иммуносупрессоры – препараты, подавляющие иммунитет, лекарства для лечения ревматоидного артрита, например. Сюда входят также люди, которые перенесли пересадку органов и получают очень серьезную иммуносупрессию.
Немеланомные виды рака кожи чаще встречаются у пожилых людей, средний возраст пациентов – старше 70 лет. Заболеваемость постоянно увеличивается с годами. Тут, конечно, сказывается и общее снижение иммунитета человека, и накопительный эффект солнечной радиации, полученной на протяжении жизни.
Значительно повышен риск развития опухолей на тех участках кожи, которые раньше подвергались медицинскому облучению. В 40-50-х годах прошлого века рентген использовался в Израиле для лечения и профилактики стригущего лишая у детей, и многие из тех, кто его прошел, сегодня становятся нашими пациентами.
Еще в группу риска входят люди с генетическими нарушениями, редкими болезнями, такими как пигментная ксеродерма, при которых опухоли могут развиваться уже в очень раннем возрасте.
– Действительно ли работающие на открытом воздухе подвергаются особому риску?
– Тип занятий и работы, конечно, очень влияет. Работники сельского хозяйства, люди, которые постоянно находятся в море, и даже водители-дальнобойщики, потому что солнечная радиация проникает через стекла машин. Я работаю в больнице «а-Эмек», и в нашем районе заболеваемость этими видами опухолей очень высока, я вижу по несколько пациентов в неделю с тяжелыми формами рака, которые требуют вмешательства онколога.
– Применение солнцезащитных средств снижает опасность?
– Да, доказано, что солнцезащитные средства снижают риск и меланомы, и немеланомного рака кожи. В Израиле всем рекомендуется использовать санблоки с коэффициентом выше 30. И чем светлее кожа, тем этот показатель должен быть выше. То есть, блондинам, рыжим и альбиносам желательно наносить средства с SPF выше 50. Проблема с кремами состоит в том, что даже люди, которые ими пользуются, наносят недостаточное количество средства и забывают его обновлять.
Есть еще нюанс, связанный с солнечной радиацией в зимний период в горах, особенно в тех местах, где есть снег. Там мы находимся ближе к источнику ультрафиолета и получаем большую дозу. Кроме того, лучи отражаются от снега. Многие люди получают ожоги кожи именно на лыжных курортах, забывая, что солнце там не менее опасно, чем летом на пляже.
– Как диагностируются эти заболевания? На что следует обращать внимание?
– Диагностируют заболевания дерматолог, хирург – пластический или общего профиля. Обычно появляется узелок, выпуклость на коже, ранка, изъязвление или просто участок, который постоянно зудит, краснеет и не заживает. Поражение кожи в этих случаях не проходит, а со временем становится только обширнее. Темпы роста и внешний вид зависят от типа опухоли. Базалиома чаще изъязвляется сразу. Плоскоклеточный рак – это обычно более выпуклые образования, но тоже могут быть изъязвления.
– То есть, если человек увидел у себя странное новообразование, которое не проходит, нужно обращаться к врачу?
– Да. И желательно сделать это прежде, чем новообразование станет с сантиметр и больше. Чем меньше размер, тем легче его вылечить. При маленьких образованиях людям даже нет необходимости ходить к онкологу, проводят небольшую операцию под местным наркозом и, можно сказать, человек излечен полностью.
– Как лечат немеланомный рак кожи?
– Основной метод лечения – хирургический. Есть несколько методик. Если опухоль на лице или другом заметном месте, используется MOHS-хирургия: кожа срезается очень тонкими слоями – миллиметр-полтора, и каждый из этих слоев исследуется на наличие опухоли. Это позволяет иссекать опухоль очень близко к границам здоровой ткани, так что остается меньший шрам. А если новообразование, скажем, на руке, то рекомендуется обычная операция, которая дает 100% уверенности, что удалено все до здоровых тканей и повторное вмешательство не потребуется
– Кроме хирургических методов есть что-то еще?
– Да, например, если опухоль неоперабельна, или требуется общая анестезия, а пациент пожилой и не сможет ее перенести. В большинстве случаев это связано с локализацией. Наиболее частая локализация опухолей, кстати, — это область головы и шеи, особенно у мужчин и особенно – страдающих выпадением волос. Опухоли на лысине достаточно быстро прогрессируют, потому что им некуда расти в глубину, и операции в этой области требуют особого подхода, иногда пересадки кожи, а пожилым людям это может быть противопоказано. Или новообразование на ухе, на носу – даже если оно операбельно, остается очень большой косметический дефект. В таких ситуациях мы прибегаем к альтернативным методам лечения. В частности, к лучевой терапии – её эффективность достаточно высока, но она находится на втором месте по предпочтительности после хирургии.
– А почему? Из-за эффективности? Или у неё «побочки» сильнее?
– Мы всегда оцениваем риск последствий терапии для пациента. Если операция проведена правильно и нет каких-то дополнительных, ухудшающих характеристику опухоли обстоятельств, например, вовлечения нервных структур или сосудов, то вероятность полного излечения после операции порядка 97-98%.
При маленьком новообразовании облучение даст практически такой же эффект, но обычно такую опухоль нет проблемы удалить. И операция быстрее: человек пришел, его прооперировали, и он вышел, можно сказать, здоровым. А облучение обычно включает от 13 до 30 сеансов, в зависимости от размера и локализации опухоли. Также лучевая терапия используется после операции, при высоком риске рецидива.
– А в каких случаях возможны рецидивы?
– – Обычно чем больше первичная опухоль, тем выше риск рецидива. Влияют также паталогические характеристики: хорошо дифференцированные опухоли реже рецидивируют. Это мы оцениваем в любом случае после иссечения. Патолог дает заключение, и хирург решает, нужно ли посылать пациента к онкологу либо достаточно просто наблюдаться у дерматолога или хирурга раз в полгода, а иногда и чаще – раз в 3-4 месяца. И если возникает подозрение на рецидив, проводят местное лечение – удаление или, когда это невозможно, – лучевую терапию.
– Рецидивы возникают примерно там же, где была опухоль, или в других местах?
– Обычно рецидивы происходят местно, но примерно в 2,5% случаев базалиомы и около 5% плоскоклеточного рака кожи опухоль может распространяться – чаще всего сначала в лимфатические узлы, а после развиваются отдаленные метастазы. Тогда хирургия уже не поможет, и требуется системное лечение у онколога.
– Насколько эффективно лечение на таких запущенных стадиях?
– До этого года для больных плоскоклеточным раком кожи у нас практически не было других методов, кроме химиотерапии. Но поскольку речь, в основном, о пациентах за 70 с сопутствующими хроническими заболеваниями, и общее состояние у них чаще всего снижено, химиотерапия не всегда была возможна. В этом году в корзину лекарств вошел новый иммунопрепарат – Либтайо (цемиплимаб). Это моноклональное антитело, Анти-PD1. Препарат вводится внутривенно и оказывает воздействие на весь организм. Лечение очень эффективно, примерно у 60% пациентов происходит как минимум стабилизация опухоли, ее уменьшение либо полное исчезновение. Побочных эффектов в целом немного, это не химиотерапия, так что нет снижения иммунитета, тошноты, рвоты и т. Этот препарат применяется только для лечения плоскоклеточного рака кожи. При метастазирующей базалиоме на протяжении уже нескольких лет используются два биологических препарата, одинаковых по механизму действия: Эриведж (висмодегиб) и Одомзо (сонидегиб), тоже в целом очень эффективных и хорошо переносимых.
– И последний вопрос – как уберечься от немеланомного рака кожи?
– В первую очередь – это защита от солнца. У каждого солнцезащитного средства есть определенный срок действия, в среднем около двух часов. Надо наносить крем достаточным слоем и не забывать обновлять его каждые 2 часа, особенно если человек находится на открытом солнце – на море или, скажем, в походе.
Очень важно надевать головной убор с широкими полями, который защищает и шею, и уши, потому что люди, которые носят кепки, часто страдают опухолями на ушных раковинах или на шее. И если уж бывать на солнце, то стараться выбирать более «спокойные» часы: до 10-11 утра и после 15-16 дня.
Кроме того, регулярный самостоятельный осмотр кожи и ежегодное наблюдение у дерматолога рекомендуются всем людям, достигшим возраста 45-50 лет, а при наличии подозрительных образований или онкологических заболеваний кожи в семье – и раньше. Это позволяет, в случае необходимости, своевременно провести лечение и препятствует развитию нежелательных осложнений.
Беседовал Алексей С. Железнов